膝骨關節炎(OA)會導致嚴重的慢性疼痛和功能障礙。目前的非手術治療主要以緩解癥狀為主。雖然關節內注射間充質干細胞(MSC)療法前景可觀,但由于細胞來源、制備方法和技術的異質性,隨機對照試驗(RCT)的結果并不一致。
干細胞治療膝骨關節炎:能止痛、能改善功能,但“結構修復”證據依然缺失
近日,Clinical Rheumatology《臨床風濕病學》發表一篇“關節內間充質干細胞療法治療膝骨關節炎的療效和安全性:隨機對照試驗的系統評價和薈萃分析”的研究綜述,以評估關節內干細胞療法治療膝骨關節炎患者的療效和安全性[1]。

研究共納入28項隨機對照試驗(RCT)。在總體匯總分析基礎上,依次按MSC制劑類型、MSC來源、對照方式、注射引導技術進行亞組分析,并通過排除隨訪時間≤6個月的研究、排除平均患者年齡小于50歲的研究兩項敏感性分析,檢驗結論的穩健性。
一、總體分析:干細胞治療膝骨關節炎對患者疼痛改善明確,功能獲益具領域選擇性,結構改善證據缺失,局部反應風險上升
基于28項RCT的總體匯總分析顯示(表1),MSC治療在疼痛緩解與部分功能評分上優勢顯著。
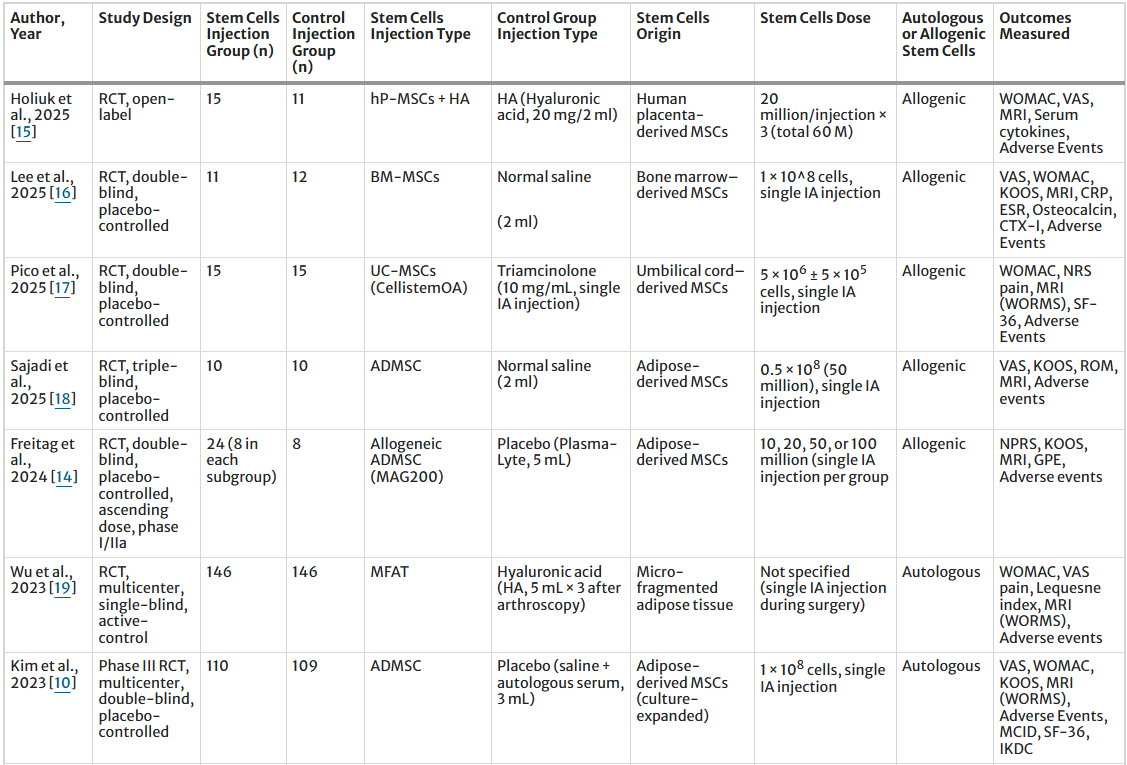

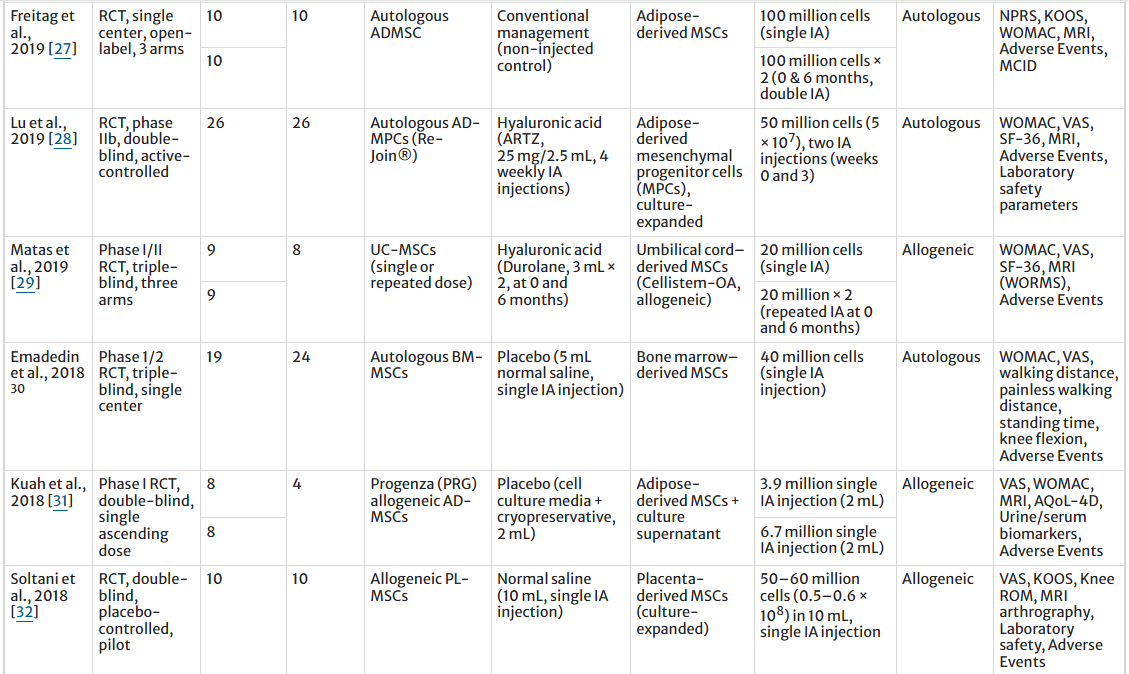
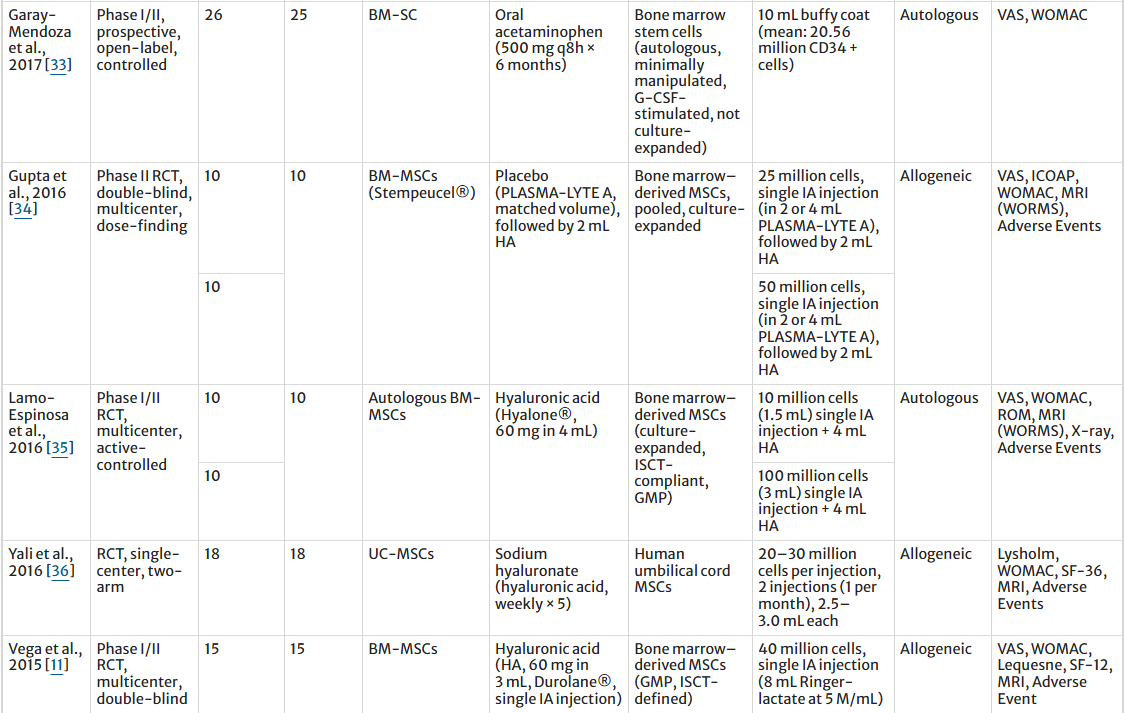

疼痛方面:納入的試驗中,基于干細胞的療法在疼痛相關指標方面均表現出持續改善。十項研究(373例MSC組;373例對照組)報告的疼痛基線變化(ΔVAS)顯示,MSC組的疼痛顯著降低。同樣,三項研究(65例MSC組;61例對照組)報告的治療后VAS評分在MSC組也顯著降低。四項研究(156例MSC組;154例對照組)也觀察到KOOS疼痛評分的改善,表明MSC治療具有顯著益處。相比之下,六項研究(176名MSC患者;173名對照組)報告的關節痛發生率在各組之間沒有顯著差異。
功能方面:功能性結果也呈現出類似的模式,多個KOOS領域均顯示出干細胞療法的優勢。在KOOS日常生活活動能力、KOOS運動能力和KOOS癥狀方面均觀察到顯著改善,這三項結果均在四項研究中得到證實(156例MSC組;154例對照組)。相比之下,WOMAC 評分(三項研究;53 名MSC患者;52名對照組患者)、KOOS QOL(四項研究;156名MSC患者;154名對照組患者)和Lequesne指數(兩項研究;161名MSC患者;161名對照組患者)在MSC組和對照組之間均未顯示出統計學上的顯著差異。
結構結局上,基于MRI的WORMS評分匯總分析顯示,MSC組與對照組無顯著差異,表明當前證據尚未支持MSC具有明確的關節結構修復作用。安全性方面,MSC組注射部位疼痛發生率顯著更高,關節腫脹發生率亦顯著上升,而注射部位積液、腫脹及關節僵硬、感染發生率兩組無顯著差異。整體不良事件MSC組略高,但總體風險可控。
二、來源差異:骨髓來源功能改善突出,臍帶來源局部疼痛風險需警惕
按MSC來源進行亞組分析,不同來源的療效與局部反應呈現顯著差異。
疼痛方面,脂肪來源(ADMSC)與骨髓來源(BM-MSC)的關節痛發生率及ΔVAS評分均與對照組無顯著差異。功能方面,BM-MSC優勢明顯:ΔWOMAC評分、KOOS日常生活活動能力、運動能力及癥狀評分均顯著改善;ADMSC的ΔWOMAC評分無顯著差異,臍帶來源(UC-MSC)的WOMAC評分亦無顯著差異。結構結局僅BM-MSC有WORMS MRI評分數據,與對照組無顯著差異。
局部反應呈現來源特異性:ADMSC與BM-MSC的注射部位滲出和疼痛發生率與對照組相當,但UC-MSC治療組注射部位疼痛風險顯著升高(RR 4.31)。關節并發癥與整體安全性方面,各來源MSC均未顯示額外風險。
三、對照差異:與透明質酸比鎮痛優勢明確,與生理鹽水比功能獲益顯著,與皮質類固醇比局部疼痛控制不及
按對照類型進行亞組分析,MSC相對于不同對照的療效與安全性特征迥異。
與透明質酸(HA)相比,MSC組關節痛發生率更高(RR 8.05),但ΔVAS評分顯著更優(MD–1.18),提示整體鎮痛效果優于HA;功能方面,WOMAC評分與Lequesne指數無組間差異,療效相當。
與生理鹽水相比,MSC組在KOOS疼痛評分及KOOS日常生活活動能力、運動能力、癥狀評分上均顯著改善,但注射部位疼痛風險更高(RR3.16)。
與皮質類固醇相比(僅1項研究),皮質類固醇在局部疼痛控制上優勢突出(注射部位疼痛RR10.96)。結構結局方面,僅在與HA比較的研究中報告了WORMS MRI評分,兩組無顯著差異。整體安全性上,MSC與HA或生理鹽水對照組相比,不良事件發生率均無顯著差異。
四、敏感性分析:長期隨訪下功能獲益收窄,年長人群中療效與風險特征穩定
排除隨訪時間≤6個月的研究后,疼痛緩解仍顯著(VAS評分MD –1.84),但功能獲益僅限于KOOS運動評分(MD 12.56);局部注射部位疼痛與腫脹風險消失,但關節腫脹風險持續存在(RR 3.52);整體不良事件風險與對照組無差異,提示長期安全性更優。
排除平均年齡<50歲的研究后,疼痛緩解(ΔVAS、KOOS疼痛)與三項KOOS功能評分仍顯著改善,局部注射部位疼痛(RR 2.90)與關節腫脹(RR 3.41)風險持續存在,整體不良事件風險仍略高(RR 1.25),驗證了主分析結論在相對年長人群中的穩定性。
五、技術差異:超聲引導功能改善全面,體表標志引導鎮痛突出但功能獲益不足
按注射引導技術進行亞組分析,兩種技術呈現顯著分化。
超聲引導下,KOOS疼痛評分及KOOS日常生活活動能力、運動能力、癥狀評分均顯著改善,但注射部位疼痛風險顯著升高(RR 7.38)。體表標志引導下,鎮痛效果明確(ΔVAS評分MD –2.59),但關節痛發生率顯著升高(RR 8.05),且所有KOOS功能子量表均未顯示顯著改善。結構結局方面,兩種技術下WORMS MRI評分均無組間差異。關節并發癥方面,超聲引導組關節腫脹風險更高(RR 3.39),體表標志引導組無顯著差異。兩組整體安全性均可控。
六、綜合定位:選擇性輔助手段,需精準篩選、整合應用
綜合上述證據,MSC療法在疼痛緩解與部分功能改善上具有統計學優勢,但療效高度依賴于細胞來源、制備工藝、注射技術與對照類型,不能簡單外推。結構修復證據缺失,所有分析均未顯示MSC能顯著改善影像學結構結局,其作用應定位于癥狀改善策略。安全性方面,注射部位疼痛、關節腫脹等局部反應風險明確,但嚴重并發癥罕見,臨床應用時需與患者充分溝通。
臨床定位上,MSC療法更適合用于一線保守治療(如運動、康復、體重管理)效果不佳、以癥狀緩解為主要訴求、且無嚴重結構失衡或中樞敏化的癥狀性膝骨關節炎患者。超聲引導應優先考慮,BM-MSC及體外擴增產品在功能改善上更具優勢。若治療目標為結構修復、對照療法已具高效,或患者存在力線嚴重異常、機械負荷過重等難以通過局部干預改善的因素,則MSC療效可能有限。因此,MSC應作為整合于康復、教育與生物力學優化基礎上的選擇性輔助手段,而非獨立的統一療法。
參考資料:
[1]:Awad, G., Saad, JP., Hamyeh, A. et al. Efficacy and safety of intra-articular mesenchymal stem cell–based therapies in knee osteoarthritis: A systematic review and meta-analysis of randomized controlled trials. Clin Rheumatol (2026). https://doi.org/10.1007/s10067-026-08042-w
免責說明:本文僅用于傳播科普知識,分享行業觀點,不構成任何臨床診斷建議!杭吉干細胞所發布的信息不能替代醫生或藥劑師的專業建議。如有版權等疑問,請隨時聯系我。



 掃碼添加官方微信
掃碼添加官方微信